Перейти к:
Обзор вариантов расчета индекса эпилептиформной активности на ЭЭГ
https://doi.org/10.17749/2077-8333/epi.par.con.2024.203
Аннотация
Основная область применения электроэнцефалографии (ЭЭГ) в современной клинической практике – это диагностика эпилепсии. Одним из важнейших количественных параметров оценки эпилептиформной активности на ЭЭГ является индекс эпилептиформной активности (ИЭА). Однако в зависимости от способа расчета данного параметра результат может существенно изменяться. Да и сам термин «индекс эпилептиформной активности» неоднозначен. Разные производители ЭЭГ-оборудования, как и разные медицинские специалисты, могут вкладывать в это понятие разные смыслы и понимать его по-разному. В статье рассмотрены возможные способы расчета ИЭА на ЭЭГ, внесена ясность в понимание данного термина.
Ключевые слова
Для цитирования:
Иванов А.А. Обзор вариантов расчета индекса эпилептиформной активности на ЭЭГ. Эпилепсия и пароксизмальные состояния. 2024;16(4):402-408. https://doi.org/10.17749/2077-8333/epi.par.con.2024.203
For citation:
Ivanov A.A. Methods for calculating EEG-based epileptiform activity index. Epilepsy and paroxysmal conditions. 2024;16(4):402-408. (In Russ.) https://doi.org/10.17749/2077-8333/epi.par.con.2024.203
ВВЕДЕНИЕ / INTRODUCTION
Основная область применения электроэнцефалографии (ЭЭГ) в современной клинической практике – это диагностика эпилепсии [1][2]. Одним из важнейших количественных параметров оценки эпилептиформной активности на ЭЭГ является индекс эпилептиформной активности (ИЭА) [3][4].
Вопрос выбора общепринятого метода расчета ИЭА на ЭЭГ в настоящее время остается открытым и вызывает много разногласий среди специалистов [5]. Нет единого утвержденного или рекомендованного способа расчета данного параметра. Это порождает проблемы с адекват- ной интерпретацией результатов ЭЭГ-обследований.
В статье перечислены варианты расчета ИЭА и показаны различия между ними, а также предложены некоторые рекомендации по использованию этого параметра для количественной оценки и интерпретации ЭЭГ-активности.
ТИПЫ ПРИСТУПОВ / TYPES OF SEIZURES
«Эпилептиформная электрическая активность на ЭЭГ» – термин, обозначающий определенные типы колебаний и графоэлементы, характерные для пациентов, страдающих эпилепсией. Иными словами, эпилептиформная активность – это компоненты ЭЭГ-сигнала, которые интерпретируются врачом как связанные с эпилепсией [1]. Наличие эпилептиформных паттернов на ЭЭГ необязательно связано с приступами эпилепсии или какими-либо клиническими проявлениями (субклиническая активность). Для четкой дифференциации эпилептиформной активности от артефактов записи рекомендуется применять видео-ЭЭГ-мониторинг во время проведения ЭЭГ-обследования [6, 7].
По локализации эпилептические приступы на ЭЭГ принято разделять на два типа: генерализованные и фокальные.
Генерализованные приступы характеризуются нелокализованным началом, часто с вовлечением всех ЭЭГ-отведений, но иногда с преобладанием передних или других отделов [2]. Генерализованные приступы чаще всего наблюдаются при идиопатических или симптоматических синдромах генерализованной эпилепсии. Подтипы генерализованных приступов включают: генерализованные тонико-клонические, абсансы, тонические, миоклонические, атонические приступы.
Фокальные приступы имеют ограниченную область, из которой они стартуют. Их можно разделить на фокальные сознательные (с осознанием), фокальные с нарушением сознания или фокальные билатеральные тонико-клонические [2]. При фокальных приступах с осознанием пациент сохраняет сознание на протяжении всего приступа – например, он может продолжать говорить, в то время как в левой руке наблюдается судорожная активность. Фокальные приступы с нарушением сознания приводят к тому, что пациент теряет сознание и впоследствии не помнит о приступе. Оба типа фокальных приступов могут включать или не включать двигательную активность.
Если фокальный приступ (осознанный или несознательный) распространяется на контралатеральное полушарие, он переходит от фокального к двустороннему (билатеральному) тонико-клоническому приступу и в этой точке клинически выглядит как генерализованный тонико-клонический приступ. При таких приступах важно обратить внимание на ранние клинические признаки и электрографически проследить их до начала, чтобы найти их фокус, а не просто предполагать, что они с самого начала генерализованы [8].
Тонико-клонические приступы представляют собой типичные судороги. Они могут быть либо генерализованными тонико-клоническими, либо фокальными, переходящими в двусторонние тонико-клонические. Как следует из названия, они отмечены начальным периодом тонической двигательной активности, которая клинически проявляется как скованность, а на ЭЭГ – как значительный миогенный артефакт. Однако по мере того, как нейроны расходуют свой потенциал с такой постоянной активностью, кривые превращаются в прерывистые всплески спайков/полиспайков и медленных волн, причем каждый всплеск соответствует подергиваниям, которые проявляются клинически. Как правило, после такой интенсивной активности нейронов за припадком следует период постиктального затухания и/или замедления перед возможным возвращением к нормальному фону. Хотя приступы могут быть тонико-клоническими, они также могут быть исключительно тоническими или исключительно клоническими [8].
Тонические приступы клинически проявляются тоническим мышечным напряжением, скованностью и в основном носят генерализованный характер. Они не переходят в клоническую активность. Их появление на ЭЭГ может выглядеть как артефакт, классически с преобладанием низкоамплитудной быстрой активности и ранним преобладанием медленной волны [8].
Миоклонический приступ – это, как правило, кратковременный непроизвольный рывок. Это нормально и обычно наблюдается при засыпании (гипнагогический миоклонус). На ЭЭГ миоклонические подергивания сопровождаются короткими эпилептиформными разрядами в течение всего 1 с [9].
Абсансы – тип генерализованных приступов, но они заслуживают отдельного обсуждения, поскольку синдром абсансной эпилепсии имеет характерные признаки. Типичные абсансные приступы клинически определяются внезапным и кратковременным прекращением сознания и активности, часто с трепетанием глаз или морганием, с быстрым возвращением к норме после окончания приступа. Атипичные абсансы могут сопровождаться другими признаками, такими как двигательная активность или более длительные постиктальные состояния. Электрографически типичные абсансные припадки характеризуются генерализованными спайками и волнами частотой 3 Гц или полиспайками и волнами [10]. Абсансные приступы короткие, имеют очень внезапное электрографическое начало и такое же резкое затухание (рис. 1).
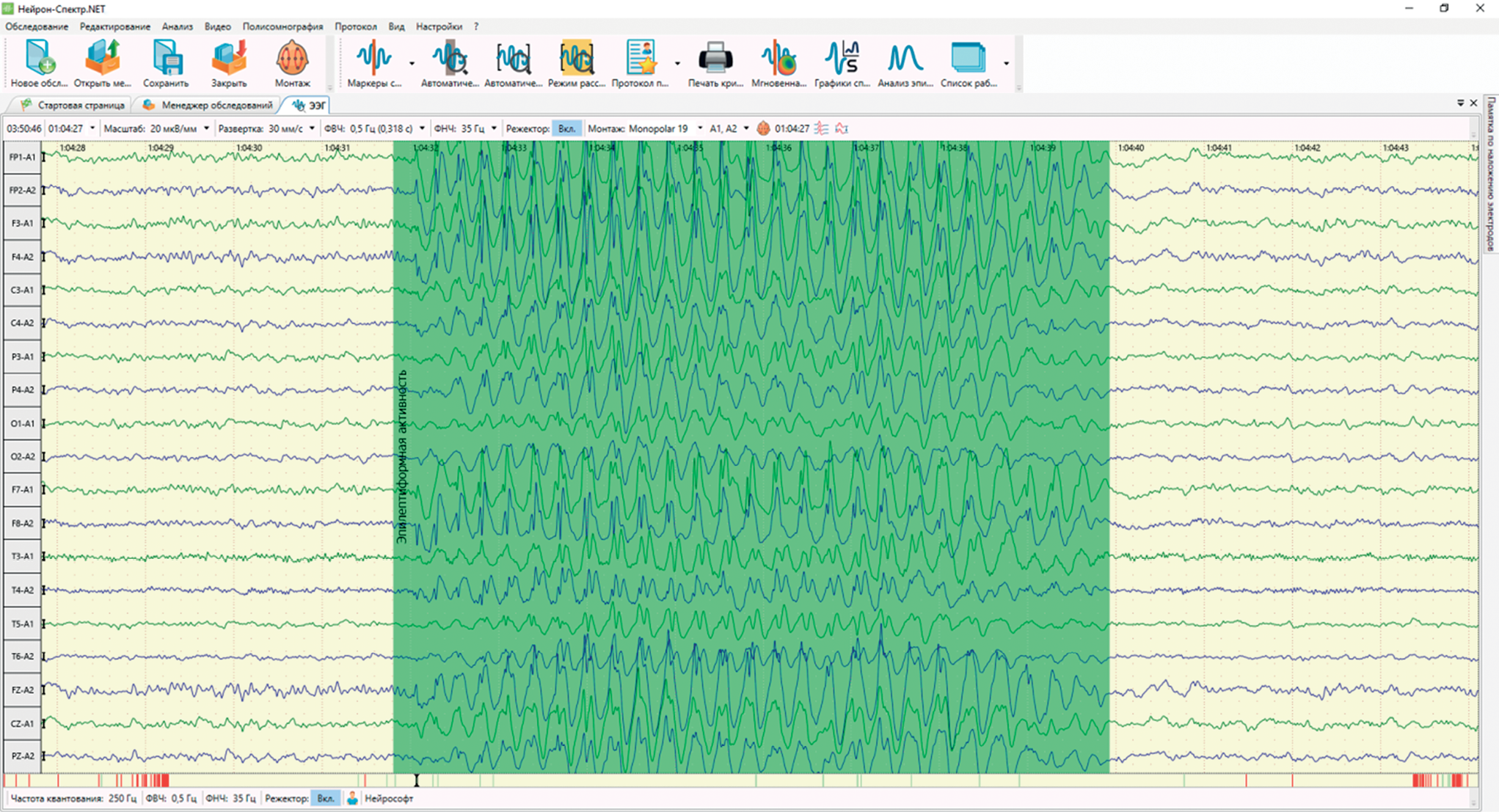
Рисунок 1. Пример абсансного приступа на электроэнцефалограмме
Figure 1. A representative EEG-identified absence seizure
Вне зависимости от того, какие типы эпилептиформной активности регистрируются у обследуемого, судить о тяжести заболевания можно, оценив частоту приступов, их длительность, сложность течения и постприступного периода. Обычно для оценки частоты приступов используется такой количественный параметр, как ИЭА. Однако есть несколько подходов к его вычислению – следовательно, и значения данного индекса могут отличаться и должны интерпретироваться соответствующим образом.
ВАРИАНТЫ РАСЧЕТА ИЭА / EAI CALCULATION OPTIONS
Рассмотрим несколько вариантов расчета ИЭА.
Количество секунд на экране, спровоцированных эпилептиформной активностью / Number of screen seconds triggered by epileptiform activity
Зачастую ИЭА считается как отношение количества секунд, спровоцированных эпилептиформной активностью, к общему количеству секунд, видимых на экране. Таким образом, если на экране видно 10 с записи и эпилептиформная активность зафиксирована в двух из них, то индекс равняется 20%.
Этот способ расчета довольно прост и нагляден, но имеет ряд недостатков. Во-первых, цена ошибки при таком расчете оказывается довольно велика. Например, на рисунке 2 третий фрагмент эпилептиформной активности, который попал в расчет, достаточно спорный. Если его не учитывать, то индекс уже снизится до 12,5%. Во-вторых, от экрана к экрану количество эпилептиформной активности изменяется. В записи могут встретиться как экраны без нее, так и экраны с индексом до 100%. Возникает вопрос: какое значение индекса указать в заключении?
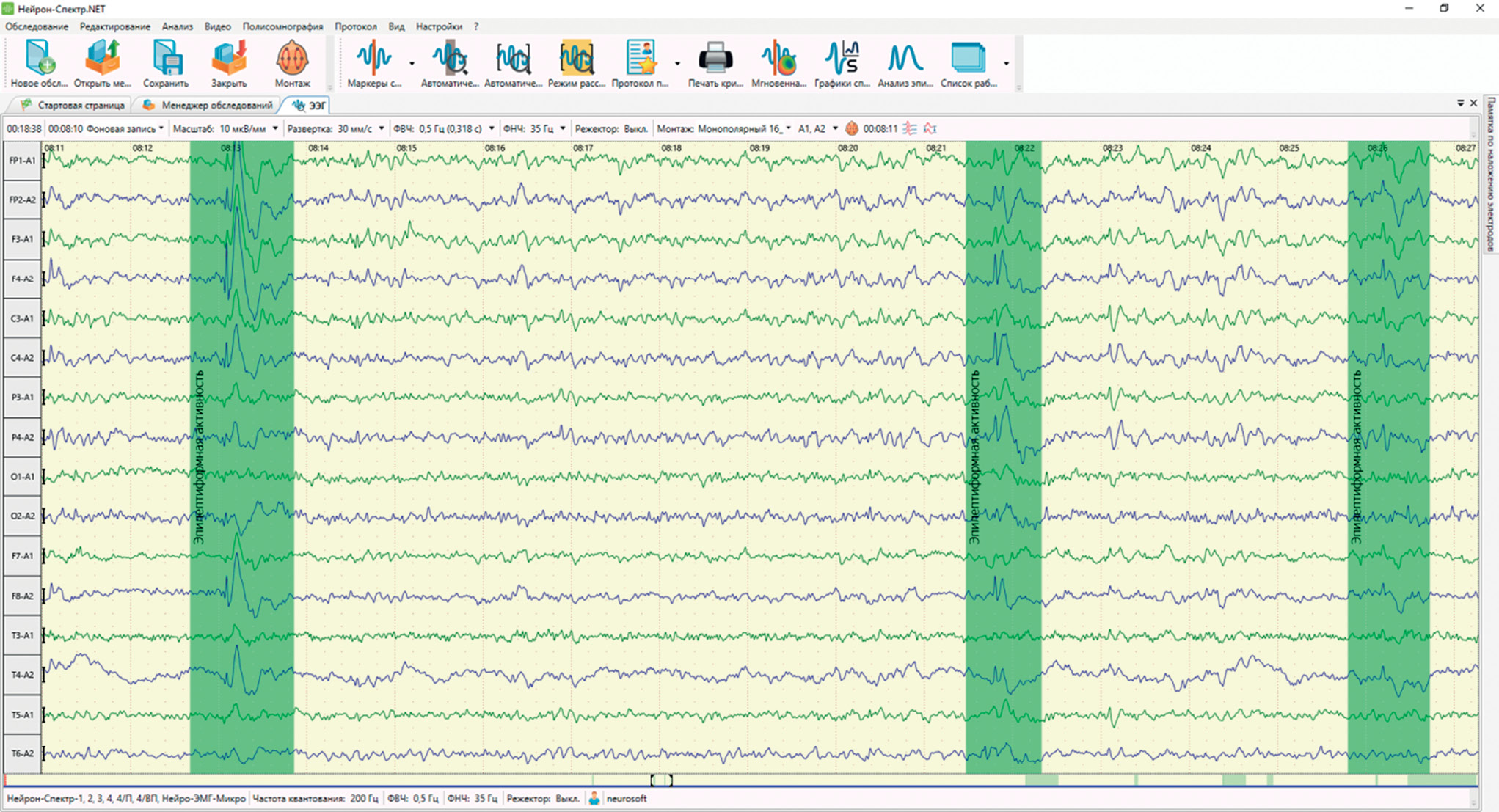
Рисунок 2. На экране видно 16 секунд электроэнцефалографической записи, из них 3 спровоцированы эпилептиформной активностью. Таким образом, индекс равен 18,75%
Figure 2. A snapshot of 16 sec-long electroencephalographic recording, including 3 sec-long epileptiform activity. Therefore, EAI = 18.75%.
Количество эпизодов эпиактивности в час / Number of epiactivity episodes per hour
Второй достаточно простой и понятный способ расчета ИЭА, при котором в качестве результирующего параметра рассчитывается количество эпизодов в час, довольно сильно зависит от продолжительности обследования и от того, что считать эпиактивностью.
Например, если проведено ЭЭГ-обследование длительностью 15 мин и зафиксировано 2 эпифеномена, то индекс будет равен 8 (8 эпизодов в час). Но это вовсе не означает, что, если бы было проведено обследование в течение 1 ч, было бы зарегистрировано 8 эпилептических феноменов. При таком расчете ИЭА точность становится тем выше, чем более продолжительное обследование проведено.
Кроме того, на результат расчета ИЭА в данном случае влияет и то, что именно принимается за эпифеномен. Например, если принять каждый спайк или каждую острую волну за эпилептическую активность, то получится одно значение индекса, а если принять за эпилептиформную активность целиком эпизод пароксизмальной активности – совершенно другое. Именно поэтому в современных программах отдельно рассчитываются [11, 12]:
– индекс спайков;
– индекс острых волн;
– индекс эпизодов по их количеству за 1 ч записи.
Процент времени от всей записи, занимаемого эпиактивностью / Percentage of the entire record time occupied by epiactivity
Вариант расчета, при котором ИЭА определяется как отношение суммарного времени всех зафиксированных эпизодов эпилептиформной активности к общему времени записи, наиболее информативен, т.к. показывает процент времени, занятого эпиактивностью, а не гипотетическое количество эпизодов в час.
Данный тип расчета также зависит от длительности проведенного обследования, но при этом он представляется наиболее оптимальным для интерпретации – например, если требуется сравнить динамику лечения пациента по ИЭА в двух разных ЭЭГ-обследованиях.
ПРИМЕРЫ РАСЧЕТА / CALCULATION EXAMPLES
Конечно, вручную посчитать ИЭА любым из представленных способов, кроме первого, весьма затруднительно, особенно на длительных записях, но для компьютерной обработки это не составит труда [13]. В современных программных продуктах для анализа ЭЭГ обычно присутствуют все перечисленные варианты расчета [11][12][14]. Выделять эпизоды эпилептиформной активности на ЭЭГ можно как вручную, так и с применением автоматических детекторов, которые в последнее время получили активное развитие и используют для анализа нейронные сети и другие инструменты искусственного интеллекта [15].
Кроме расчета ИЭА в современных программах реализованы и другие полезные инструменты для анализа эпилептиформных эпизодов. Например, топографическое картирование количества спайков или их средней амплитуды позволяет визуально оценить локализацию очага эпилептиформной активности или момента старта эпизода [11–13][15] (рис. 3).
В качестве клинического примера рассмотрим ЭЭГ-обследование продолжительностью 18 мин. За это время зафиксировано 3472 спайка и 786 острых волн. Таким образом, индекс спайков, рассчитанный как количество спайков за 1 ч записи, будет равен 11 180, а острых волн – 2530 (рис. 4).
При этом если индекс считать по выделенным феноменам, то получаем совершенно другие результаты. За 18 мин записи выделено 14 фрагментов эпилептиформной активности (рис. 5). Их индекс, рассчитанный как количество за 1 ч, составил 45, а индекс, рассчитанный как отношение суммарной продолжительности всех выделенных феноменов к общей продолжительности записи, – 18,7%.
Таким образом, ИЭА, рассчитанный разными способами, может сильно отличаться для одной и той же записи.
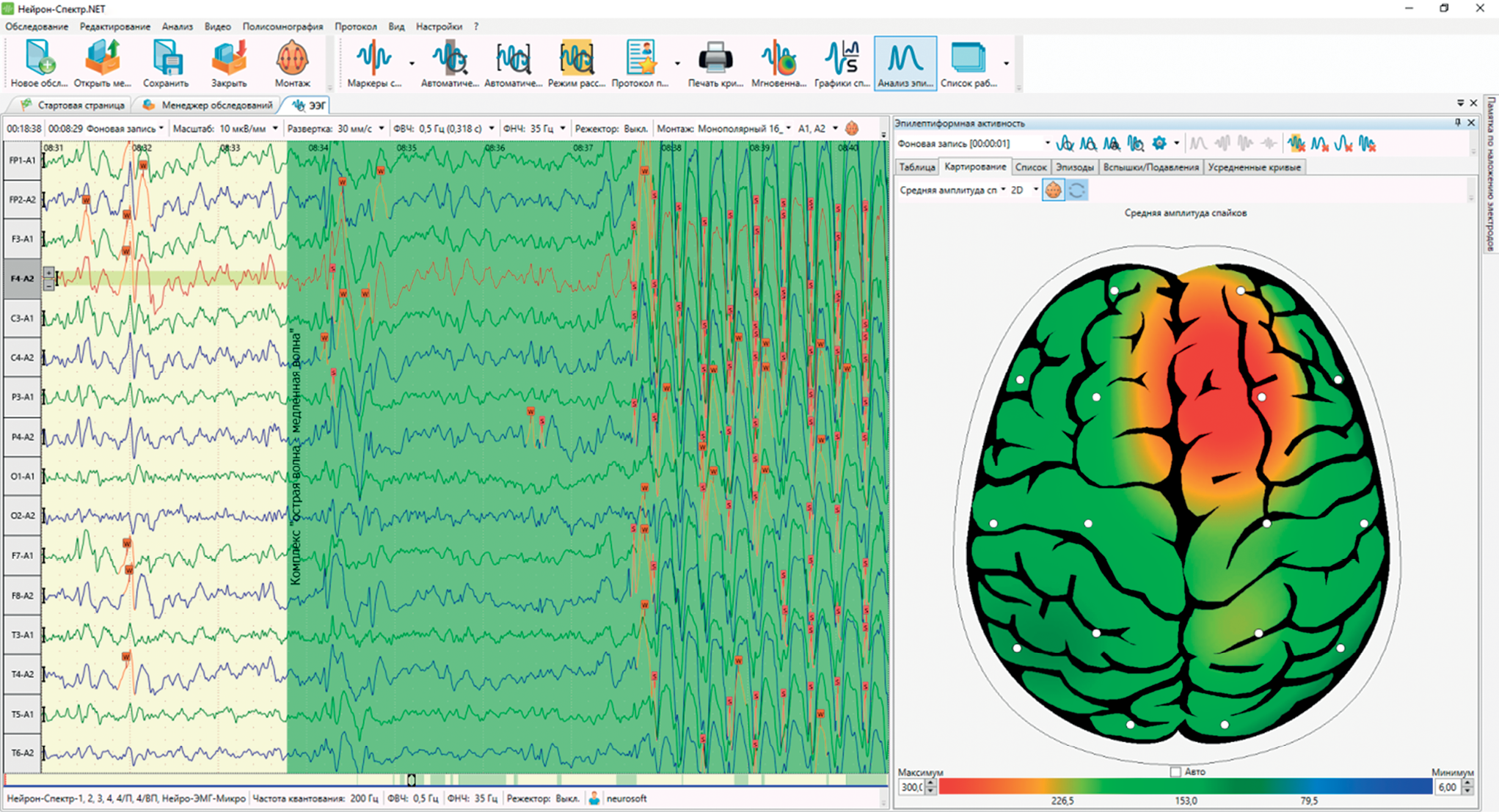
Рисунок 3. Топографическое картирование средней амплитуды спайков
Figure 3. Topographic mapping of mean spike amplitude
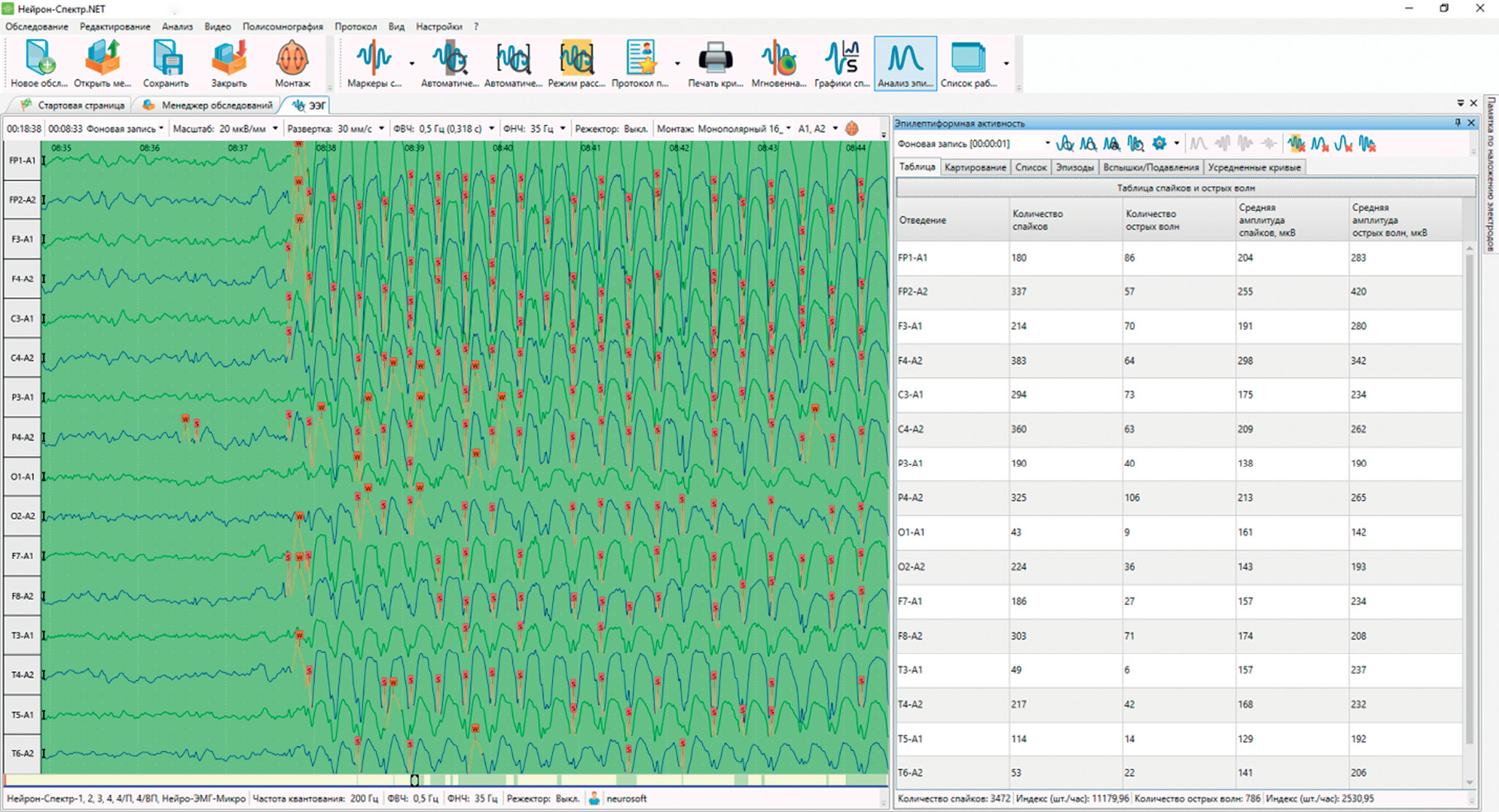
Рисунок 4. Пример расчета индекса спайков и острых волн
Figure 4. A representative spike and sharp wave index calculation
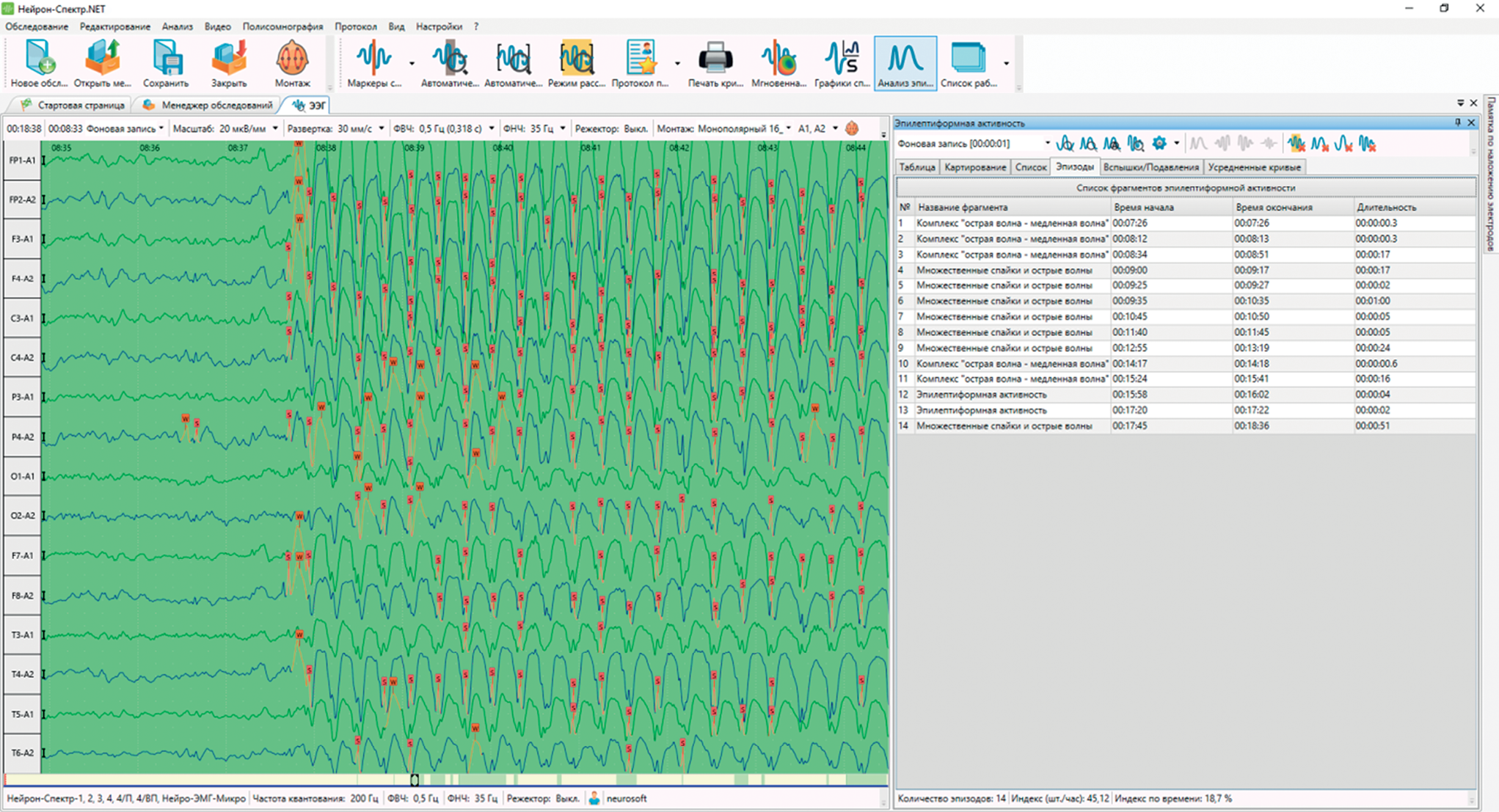
Рисунок 5. Пример расчета индекса эпилептиформных феноменов
Figure 5. A representative epileptiform activity index calculation
ПЛЮСЫ И МИНУСЫ / PROS AND CONS
Из приведенного выше описания возможных вариантов расчета ИЭА видно, что все они имеют ряд ограничений и недостатков:
– зависимость от выбранного фрагмента для анализа;
– зависимость от точности выделения фрагментов эпиактивности;
– зависимость от длительности записи.
Чтобы снизить влияние описанных недостатков, очевидно, нужно увеличивать продолжительность ЭЭГ-обследований и точность выделения эпилептиформной активности. В таком случае ИЭА действительно может стать полезным инструментом, позволяющим проводить [5][16]:
– оценку тяжести текущего состояния пациента;
– сравнение состояния пациента до и после проводимого лечения;
– оперативное отслеживание динамики лечения.
Однако при этом следует помнить, что термин «индекс эпилептиформной активности» остается достаточно размытым по смыслу и может рассчитываться и восприниматься разными специалистами по-разному, поэтому в протоколах заключений лучше заменять или расшифровывать его более определенными терминами, например:
– индекс спайк-волновой активности (если речь идет только о количестве спайков);
– количество эпилептиформных феноменов за 1 ч записи;
– процент от записи, содержащий эпилептиформную активность.
ЗАКЛЮЧЕНИЕ / CONCLUSION
Таким образом, в статье рассмотрено несколько вариантов расчета ИЭА и показано, что при разных способах расчета результаты могут отличаться, а также продемонстрировано, что термин «индекс эпилептиформной активности» сам по себе не является однозначным и может интерпретироваться по-разному. Однако при должном пояснении и понимании способа расчета данного параметра он может успешно применяться для количественной оценки тяжести текущего состояния пациента и проведения сравнения его состояний в динамике с целью анализа эффективности проводимого лечения – как амбулаторного, так и в стационаре, включая палаты интенсивной терапии.
Список литературы
1. Карлов В.А., Айвазян С.О. Эпилепсия в терминах, визуальных и ЭЭГ паттернах. М.: Невромед-Клиника; 2020: 71 с.
2. Дарбинян В.Ж. Эпилепсия и пароксизмальные состояния: клиника, диагностика, лечение. М.: МЕДпресс-информ; 2016: 258 с.
3. Зенков Л.Р. Клиническая энцефалография (с элементами эпилептологии). 8-е изд. М.: МЕДпресс-информ; 2017: 360 с.
4. Зенков Л.Р. Непароксизмальные эпилептические расстройства. 4-е изд. М.: МЕДпресс-информ; 2020: 280 с.
5. Александров М.В. (ред.) Электроэнцефалография. СПб.: СпецЛит; 2020: 224 c.
6. Иванов А.А. Описание технических характеристик ЭЭГ-оборудования и их сравнение для доступных в России электроэнцефалографов. Эпилепсия и пароксизмальные состояния. 2023; 15 (4): 384–392. https://doi.org/10.17749/2077-8333/epi.par.con.2023.170.
7. Рекомендации экспертного совета по нейрофизиологии Российской Противоэпилептической Лиги по проведению рутинной ЭЭГ. Эпилепсия и пароксизмальные состояния. 2016; 8 (4): 99–108.
8. Мухин К.Ю., Миронов М.Б. Клинико-электроэнцефалографические характеристики и лечение эпилептических синдромов, ассоциированных с тоническими приступами. Русский журнал детской неврологии. 2014; 9 (3): 13–22.
9. Бобылова М.Ю., Некрасова И.В., Ильина Е.С., Кваскова Н.В. Миоклонус у детей: дефиниции и классификации, дифференциальный диагноз, принципы терапии (лекция). Русский журнал детской неврологии. 2014; 9 (2): 32–41.
10. Блинов Д.В. Эпилептические синдромы: определение и классификация Международной Противоэпилептической Лиги 2022 года. Эпилепсия и пароксизмальные состояния. 2022; 14 (2): 101–82. https://doi.org/10.17749/2077-8333/epi.par.con.2022.123.
11. Иванов А.А. Обзор возможностей современного программного обеспечения для регистрации и анализа ЭЭГ. Эпилепсия и пароксизмальные состояния. 2023; 15 (1): 53–69. https://doi.org/10.17749/2077-8333/epi.par.con.2023.144.
12. Иванов А.А. Обзор методов математического анализа ЭЭГ. Количественная ЭЭГ. Эпилепсия и пароксизмальные состояния. 2023; 15 (2): 171–92. https://doi.org/10.17749/2077-8333/epi.par.con.2023.154.
13. Кулаичев А.П. Компьютерная электрофизиология и функциональная диагностика. 4-е изд. М.: Форум; 2007: 639 с.
14. Иванов А.А. Устройство современного электроэнцефалографа. Эпилепсия и пароксизмальные состояния. 2022; 14 (4): 362–78. https://doi.org/10.17749/2077-8333/epi.par.con.2022.138.
15. Миронов М.Б., Абрамов М.О., Кондратенко В.В. и др. Применение искусственного интеллекта в диагностике абсансной эпилепсии с одновременным тестированием уровня сознания пациента в период иктального события. Эпилепсия и пароксизмальные состояния. 2024; 16 (1): 8–17. https://doi.org/10.17749/2077-8333/epi.par.con.2024.178.
16. Синкин М.В., Баранова Е.А. (ред.) Электроэнцефалография у пациентов отделений реанимации и интенсивной терапии. Методология описания и клинические примеры. М.: Атмосфера; 2022: 88 с.
Об авторе
А. А. ИвановРоссия
Иванов Алексей Алексеевич.
ул. Воронина, д. 5, Иваново, 153032
Рецензия
Для цитирования:
Иванов А.А. Обзор вариантов расчета индекса эпилептиформной активности на ЭЭГ. Эпилепсия и пароксизмальные состояния. 2024;16(4):402-408. https://doi.org/10.17749/2077-8333/epi.par.con.2024.203
For citation:
Ivanov A.A. Methods for calculating EEG-based epileptiform activity index. Epilepsy and paroxysmal conditions. 2024;16(4):402-408. (In Russ.) https://doi.org/10.17749/2077-8333/epi.par.con.2024.203

Контент доступен под лицензией Creative Commons Attribution-NonCommercial-ShareAlike 4.0 International License.










































