Перейти к:
Минимальные стандарты проведения рутинных ЭЭГ-обследований и ЭЭГ сна IFCN & ILAE 2023: общий обзор и оценка применимости в России
https://doi.org/10.17749/2077-8333/epi.par.con.2024.189
Аннотация
В 2023 г. Международная федерация клинической нейрофизиологии (англ. International Federation of Clinical Neurophysiology, IFCN) и Международная Противоэпилептическая Лига (англ. International League Against Epilepsy, ILAE) опубликовали самые актуальные на сегодняшний день рекомендации по проведению электроэнцефалографических (ЭЭГ) обследований. В документе представлены минимальные стандарты, необходимые для повышения точности, эффективности и надежности рутинной регистрации ЭЭГ и ЭЭГ сна. При этом указано, что конкретные правила и методы проведения обследований должны формироваться организациями или отделениями самостоятельно исходя из их возможностей. Мы приводим выборочный перевод новых рекомендаций и оценку их применимости в современных российских реалиях. Также в статье выделены возможные «точки роста» для методики ЭЭГ в России
Ключевые слова
Для цитирования:
Новикова Е.Ю., Иванов А.А. Минимальные стандарты проведения рутинных ЭЭГ-обследований и ЭЭГ сна IFCN & ILAE 2023: общий обзор и оценка применимости в России. Эпилепсия и пароксизмальные состояния. 2024;16(3):281–290. https://doi.org/10.17749/2077-8333/epi.par.con.2024.189
For citation:
Novikova E.Yu., Ivanov A.A. 2023 IFCN & ILAE minimum recording standards for routine and sleep EEG. Applicability assessment in Russia. Epilepsy and paroxysmal conditions. 2024;16(3):281–290. (In Russ.) https://doi.org/10.17749/2077-8333/epi.par.con.2024.189
ВВЕДЕНИЕ / INTRODUCTION
В начале 2023 г. cовместная рабочая группа Международной федерации клинической нейрофизиологии (англ. International Federation of Clinical Neurophysiology, IFCN) и Международной Противоэпилептической Лиги (англ. International League Against Epilepsy, ILAE) разработала стандарты в соответствии с методологией, предложенной для руководств по клинической практике, связанной с эпилепсией. Авторы сформулировали согласованные рекомендации по минимальным стандартам регистрации рутинной («стандартной») электроэнцефалографии (ЭЭГ) и ЭЭГ сна [1]. Рекомендации включают следующие аспекты: показания, технические стандарты, длительность записи, индукция сна и провокационные пробы.
Скальповая ЭЭГ остается важным неинвазивным методом анализа электрофизиологической активности мозга при эпилепсии и некоторых нарушениях мозговой функции [2]. Хотя практическое определение эпилепсии является клиническим [3], скальповая ЭЭГ играет важную роль не только в диагностике заболевания, но и в последующем наблюдении в случае его развития, а также в классификации эпилепсии [4–6]. В настоящее время в клинической ЭЭГ принято выделять два уровня: базовый и расширенный. Рутинная ЭЭГ с активационными пробами соответствует базовому уровню, а регистрация продолженного мониторинга с депривацией сна используется на расширенном уровне регистрации. Эпилептиформные разряды во время сна зачастую имеют более высокую частоту, чем в состоянии бодрствования [7][8].
Большинство клинических исследований подтверждают дополнительную диагностическую ценность ЭЭГ сна по сравнению со стандартной ЭЭГ [9–12], однако некоторые авторы ставят под сомнение полезность ЭЭГ сна [13][14]. Чувствительность ЭЭГ к эпилептиформным разрядам повышается при повторных записях. В случае повторной ЭЭГ при подозрении на эпилепсию рекомендуется проводить ЭЭГ сна после ЭЭГ бодрствования. Кроме того, ЭЭГ сна предлагается проводить у детей в ситуациях, когда рутинная ЭЭГ бодрствования искажена многочисленными артефактами.
Целью установления и поддержания технических стандартов регистрации ЭЭГ-обследований является обеспечение высокого качества лабораторных исследований. Минимальные стандарты представляют собой набор рекомендаций, которые могут быть легко адаптированы в разных странах и применены к лабораториям на любом уровне системы здравоохранения.
ВЫБОРОЧНЫЙ ПЕРЕВОД РЕКОМЕНДАЦИЙ IFCN & ILAE 2023 / SELECTIVE TRANSLATION OF IFCN & ILAE 2023 RECOMMENDATIONS
Методы рабочей группы / Task force methods
Состав группы
IFCN и ILAE назначили членов совместной рабочей группы, в которую вошли 10 экспертов – взрослых и детских неврологов со специализацией по эпилептологии и клинической нейрофизиологии. Эксперты представляли четыре из шести регионов, включенных в структуру Всемирной организации здравоохранения.
Вопросы для обсуждения
Группа работала по шести вопросам:
1) Каковы показания к рутинной ЭЭГ и ЭЭГ во сне?
2) Каковы минимальные технические стандарты рутинной ЭЭГ и ЭЭГ во сне?
3) Какие методы провокации следует использовать при рутинной ЭЭГ и ЭЭГ сна и каким образом?
4) Какова должна быть минимальная продолжительность рутинной ЭЭГ и ЭЭГ во сне, чтобы обеспечить оптимальное качество диагностики?
5) Следует ли использовать депривацию сна (частичную / на всю ночь / на 24 ч) для регистрации ЭЭГ во время сна?
6) Можно ли использовать мелатонин или другие препараты при регистрации ЭЭГ во время сна?
Для ответов на поставленные вопросы группа экспертов была разбита на команды по 2–3 человека по каждому вопросу.
Стратегия поиска публикаций
Отбор публикаций осуществлялся в соответствии с руководящими принципами PRISMA. Проведен электронный поиск по англоязычной литературе в базах данных PubMed/MEDLINE и Embase в период с 1990 г. по сентябрь–декабрь 2019 г. Собраны и изучены первоисточники, отражающие опыт в области рутинной ЭЭГ и ЭЭГ сна.
Результаты / Results
Показания к проведению ЭЭГ
Путем поиска в базах данных была выбрана 121 статья и 6 дополнительных публикаций из других источников. После удаления дубликатов для проверки тезисов осталось 99 источников. На предмет приемлемости оценены 14 полнотекстовых статей, включая 3 руководства. Ни одно из 11 исследований не соответствовало критериям отбора. Причиной исключения было отсутствие надлежащего дизайна и методологии исследования для изучения показаний к рутинной ЭЭГ и ЭЭГ во сне. В скрининговых исследованиях представлены результаты ЭЭГ при конкретных заболеваниях, что косвенно свидетельствует о полезности ЭЭГ. Однако расширение систематического обзора за счет включения конкретных заболеваний в критерии поиска сделало бы работу более объемной и менее объективной.
Предыдущие согласованные рекомендации по практике регистрации и отчетности ЭЭГ у взрослых и детей включали общие показания к ЭЭГ [15][16]. Все они подчеркивали, что «клиническое подозрение на эпилепсию» является основным показанием для проведения ЭЭГ-исследований. Недавно опубликованные клинические обзоры определяют ценность ЭЭГ для диагностики судорог и эпилепсии, а также для мониторинга эпилепсии [4][17]. В них обсуждаются чувствительность и специфичность интериктальных эпилептиформных разрядов, значение рутинной ЭЭГ и ЭЭГ сна в диагностике и классификации типа эпилепсии, а также роль ЭЭГ в принятии решений по поводу отмены противосудорожных препаратов.
Эксперты пришли к выводу об очень низком качестве доказательств по показаниям рутинной ЭЭГ и ЭЭГ сна. С помощью модифицированной методики Дельфи достигнут консенсус по показаниям рутинной ЭЭГ и ЭЭГ сна, что оправдывает слабую (условную) рекомендацию по показаниям ЭЭГ, зарегистрированной по предварительной записи в неэкстренной ситуации.
Показания к ЭЭГ-обследованию, связанные с эпилепсией:
– клиническое подозрение на судороги или эпилепсию;
– пересмотр первоначального диагноза эпилепсии;
– синдромальная классификация эпилепсии;
– изменения в характере приступов (тип или симптоматика приступов);
– этиологическая оценка эпилепсии (для решения вопроса о снижении дозы противосудорожных препаратов у пациентов без приступов);
– систематическое наблюдение за специфическими эпилептическими синдромами (например, синдромом инфантильных эпилептических спазмов и эпилептической энцефалопатией с пик-волновой активацией во сне).
Показания к ЭЭГ-обследованию, не связанные с эпилепсией:
– психогенные неэпилептические припадки;
– внезапные изменения в поведении;
– подозрение на энцефалопатию;
– острая или подострая деменция.
Технические стандарты для регистрации ЭЭГ
В результате поиска было найдено 18 статей, и еще 14 публикаций обнаружены в других источниках. После удаления дубликатов 30 тезисов проверены на соответствие критериям отбора, и 10 полнотекстовых статей включены в качественный синтез. Четыре статьи представляли собой рекомендации [15][16][18][19]. В результате анализа и обобщения всех этих работ составлены минимальные рекомендуемые технические параметры записи ЭЭГ-сигналов.
Типы используемых ЭЭГ-электродов
Чашечковые электроды из золота или серебра / хлорида серебра накладываются на кожу головы с помощью электродной пасты или геля, плотно прижимаются к коже головы. Для научных исследований часто применяются электроды, совместимые с аппаратами магнитно-резонансной томографии. Для записи ЭЭГ в палатах интенсивной терапии применяются игольчатые субдермальные электроды (обычно только для бессознательных пациентов).
Электродные системы (в виде шапочек с предустановленными электродами) применяются для длительных обследований, но все чаще используются и для рутинной ЭЭГ и ЭЭГ сна. Системы ЭЭГ с сухими электродами пока не рекомендуются, поскольку они связаны с повышенным движением и артефактами кожно-гальванической реакции, а эффективность методов смягчения этого негативного эффекта, таких как автоматическое удаление артефактов, еще предстоит тщательно изучить.
Места наложения электродов на голове
Рекомендуется монтаж IFCN из 25 электродов, если это возможно (рис. 1). В противном случае – по стандартной системе «10–20%».
В соответствии со стандартной системой «10–20%» на голове обследуемого обычно размещают от 8 до 21 электрода. Для взрослого населения рекомендуют регистрировать ЭЭГ как минимум с 19 электродов (рис. 2) [19].
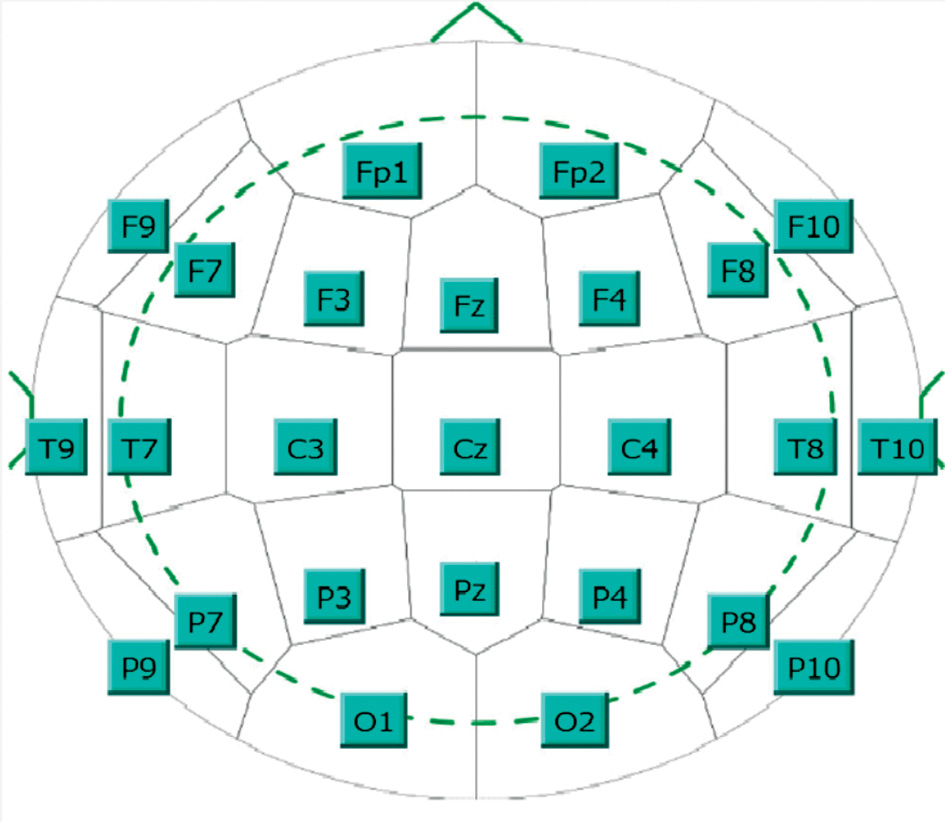
Рисунок 1. Рекомендуемый Международной федерацией клинической нейрофизиологии (англ. International Federation of Clinical Neurophysiology, IFCN) монтаж из 25 электродов: модифицированная система «10–20%» с дополнительными электродами скуловой дуги [1]
Figure 1. The International Federation of Clinical Neurophysiology (IFCN) recommended 25-electrode montage: a modified 10–20 system with additional zygomatic arch electrodes [1]
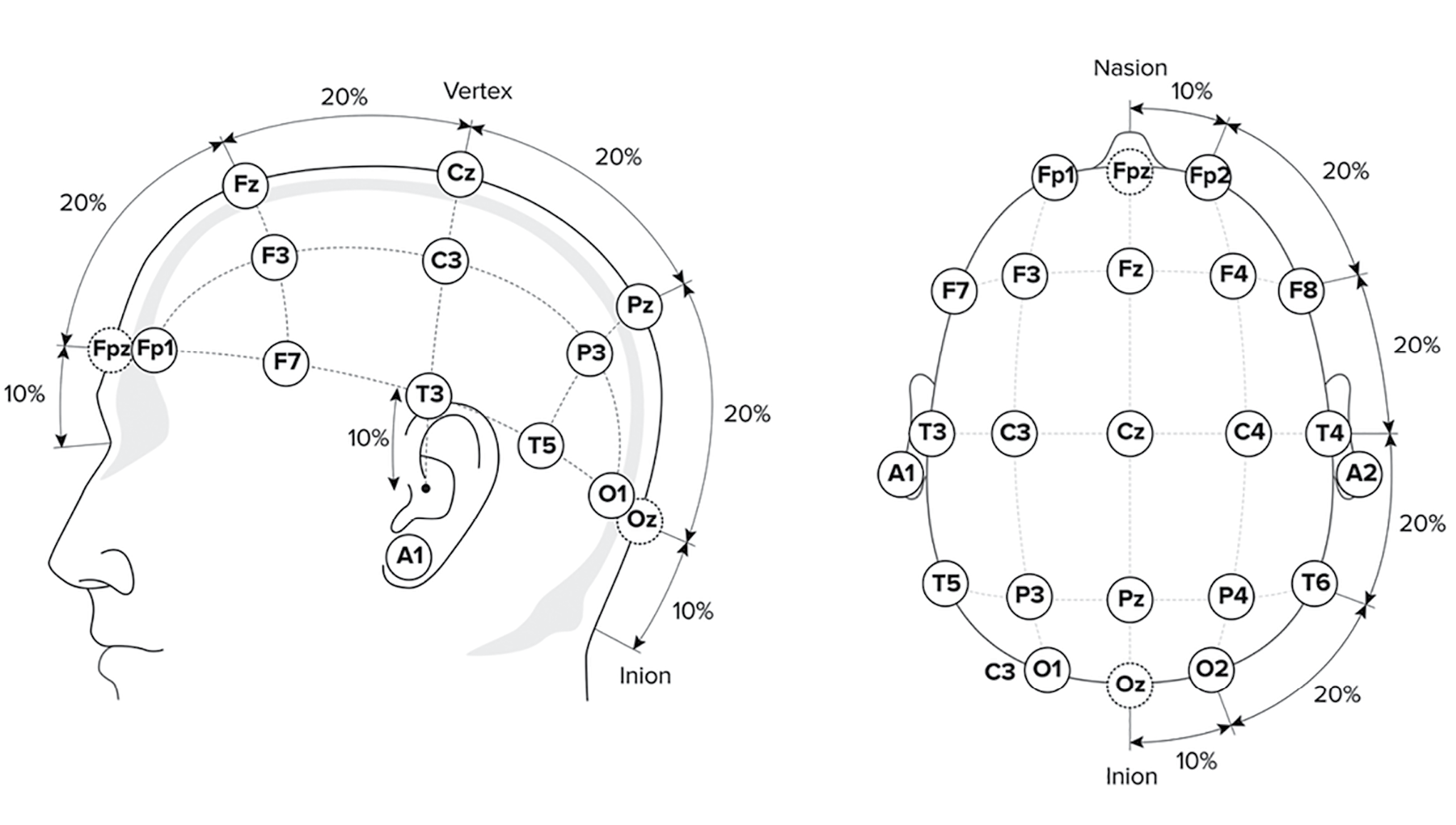
Рисунок 2. Стандартная система «10–20%» [19]
Figure 2. Standard 10–20 system [19]
Дополнительные каналы
Обязательна регистрация одного канала электрокардиограммы (ЭКГ). Также рекомендована как минимум регистрация двух каналов электромиографии (ЭМГ) при подозрении на двигательные события, представляющие клинический интерес, а также по крайней мере один канал электроокулографии (ЭОГ), если необходима помощь в различении движения глаз и медленной активности ЭЭГ.
Подэлектродный импеданс
Рекомендуется сопротивление электродов <5 кОм. Сопротивление <10 кОм считается приемлемым.
Минимальная частота дискретизации
Рекомендуемая минимальная частота дискретизации – 256 Гц.
Фильтрация сигналов
Для ЭЭГ: фильтр высоких частот (ФВЧ) – 0,5 Гц, фильтр низких частот (ФНЧ) – 70 Гц.
Для ЭКГ: ФВЧ – 0,5 Гц, ФНЧ – 75 Гц.
Для ЭОГ: ФВЧ – 0,3 Гц, ФНЧ – 35 Гц.
Для ЭМГ: ФВЧ – 10 Гц, ФНЧ – 100 Гц.
Параметры видео
Необходима как минимум одна камера при подозрении на события, представляющие клинический интерес.
Отображение сигналов на дисплее
На дисплее должны отображаться сигналы 7 мкВ/мм для ЭЭГ взрослых, 10 мкВ/мм для ЭЭГ детей. Должна быть возможность настройки параметров просмотра, усиления каждого канала, временного разрешения (скорости развертки), фильтров и аннотаций, а также возможность отображения топографических карт.
Хранение данных
Полная запись ЭЭГ-сигналов и видеозапись клинических событий должны быть сохранены с возможностью последующего просмотра.
Экспорт данных
Должен быть предусмотрен экспорт в текстовый формат данных, разделенных запятыми (англ. Сomma Separated Values, CSV), или в европейский формат данных (англ. European Data Format, EDF), или в формат цифровых коммуникаций в медицине (англ. Digital Imaging and Communications in Medicine, DICOM).
Продолжительность записи
Минимальная продолжительность рутинной записи ЭЭГ составляет 20 мин, ЭЭГ во сне – 30 мин. Время записи может быть увеличено при необходимости.
Индукция сна
Предусматривается частичная депривация сна для взрослых и детей перед проведением обследования (табл. 1). Допускается применение мелатонина1 или депривация сна у детей младше 12 лет. Доза мелатонина: 1–3 мг за 30–60 мин до регистрации ЭЭГ. Если мелатонин недоступен, можно использовать хлоралгидрат2, когда частичное лишение сна не позволяет достичь сна во время обследования.
Таблица 1. Рекомендации по депривации сна перед проведением электроэнцефалографического (ЭЭГ) обследования с засыпанием для различных возрастных групп [1]
Table 1. Recommendations for sleep deprivation before sleep-onset electroencephalographic (EEG) testing in age groups [1]
|
Возрастная группа / Age group |
Рекомендация / Instructions |
|
0–5 лет / Children aged <6 years |
Сокращение времени сна на 1–3 ч / Shorten the sleep by 1–3 h |
|
6–12 лет / Children aged 6–12 years |
Засыпание на 2 ч позже обычного, пробуждение на 2 ч раньше обычного, исключить засыпание до момента проведения ЭЭГ / Go to sleep 2 h later than usual and wake up 2 h earlier than usual, stay awake until the EEG |
|
13–18 лет / Children aged >12 years |
Засыпание на 2 ч позже обычного, но не позже полуночи, пробуждение в 4 ч утра, исключить засыпание до момента проведения ЭЭГ / Go to sleep 2 h later than usual, but at the latest at 00 a.m., stay awake from 04 a.m. until the EEG |
|
Взрослые / Adults |
Засыпание в полночь, пробуждение в 4 ч утра, исключить засыпание до момента проведения ЭЭГ / Go to sleep at 00 a.m., stay awake after 04 a.m. until the EEG |
Фоновая запись
После наложения электродов и измерения импеданса рекомендуется провести мониторинг ЭЭГ-сигналов перед стартом записи. После того как пациент успокоится и ЭЭГ-сигнал придет в норму, следует начать фоновую запись ЭЭГ. При этом обследуемый должен находиться в состоянии расслабленного бодрствования с закрытыми глазами в положении сидя или лежа.
Проба с открыванием и закрыванием глаз
Необходимо попросить обследуемого закрыть и открыть глаза на несколько секунд. Проба обычно проводится в начале рутинной ЭЭГ. Она позволяет оценить затылочный доминантный ритм. У детей может потребоваться вспомогательное закрытие глаз с помощью накладки на глаза.
Ритмическая фотостимуляция (РФС)
Обычно выполняется в начале рутинной ЭЭГ или ЭЭГ сна за 3 мин до пробы с гипервентиляцией. У детей проводить фотостимуляцию рекомендуется в конце ЭЭГ сна.
Как только возникнут генерализованные эпилептиформные разряды, следует немедленно прекратить зрительную стимуляцию (обновленное руководство ILAE по методологии фотостимуляции [20]). Фотомиогенную реакцию нельзя путать с судорогами.
Рекомендованные частоты вспышек: 1–2–8–10–15–18–20–25–40–50–60 Гц. Если есть генерализованный ответ на определенной частоте (нижний порог), следует пропустить оставшуюся часть серии, затем возобновить фотостимуляцию с 60 Гц и уменьшать частоты (60–50–40–25–... Гц) до тех пор, пока снова не появится генерализованная фотопароксизмальная реакция (верхний порог).
Далее рекомендуется определить чувствительность РФС с помощью отдельных серий вспышек продолжительностью 5 с каждая при закрытых и открытых глазах. Если время ограничено, следует установить серии вспышек по 7 с и проводить открывание и закрывание глаз во время стимуляции по команде, наблюдая за клиническими признаками и тестируя судороги. Противопоказание: беременность.
Гипервентиляция
Обычно проводится в рамках каждого ЭЭГ-обследования через 3 мин после РФС. Исключения: если показанием ЭЭГ является генетическая генерализованная эпилепсия, запись пробы с гипервентиляцией проводят в конце обследования.
После гипервентиляции необходимо записать 2-минутную ЭЭГ бодрствования. Метод: 15–30 глубоких вдохов в минуту в течение 3 мин. У детей для улучшения дыхания полезна «ветряная мельница». Техник ЭЭГ, проводящий обследование, должен подбодрить пациента, мотивировать его к продолжительному глубокому дыханию и оценить адекватность или недостаточность дыхательных усилий. Данная проба имеет список противопоказаний.
Важно помнить, что проба является провокационной и может вызвать эпилептический приступ.
Тестирование уровня сознания
Для дифференциации абсансной эпилепсии и психогенных приступов у детей рекомендовано проводить оценку уровня сознания во время регистрации иктального события или электрографического эпилептиформного паттерна на ЭЭГ. Оценка проводится техником с помощью прямых вопросов или голосовых команд обследуемому. По реакции пациента на команды, записанной на видео, можно судить об уровне его сознания во время иктального события.
Важное замечание
Во время ЭЭГ-обследования, в частности проведения провокационных проб, у обследуемого может развиться эпилептический приступ. ЭЭГ-обследование должно проводиться в специально оборудованном кабинете подготовленным медицинским персоналом, способным оказать первую помощь в случае приступа.
Заключение экспертов / Expert conclusion
Рутинная ЭЭГ и ЭЭГ во сне играют общепризнанно значимую роль в клинической диагностике эпилепсии и предоставляют доказательства дисфункции головного мозга в режиме реального времени. Однако общее качество доказательств в отношении стандартов регистрации рутинной ЭЭГ и ЭЭГ сна низкое, что является существенным ограничением.
Минимальные стандарты суммируют данные, полученные в результате проведения систематического обзора, и представляют собой первые глобальные стандарты регистрации ЭЭГ, основанные на консенсусе экспертов. Хотя рекомендации носят условный характер, они обес- печивают осуществимые международные стандарты для новых ЭЭГ-лабораторий и стимулируют уже существующие ЭЭГ-лаборатории оценивать свои протоколы и адаптировать стратегии реализации рекомендаций к местному контексту [21].
В будущем необходимы дальнейшие исследования точности диагностики, а также исследования, посвященные экономической эффективности рутинной ЭЭГ и ЭЭГ во сне.
ОЦЕНКА СООТВЕТСТВИЯ РЕКОМЕНДАЦИЙ ILAE И IFCN СОВРЕМЕННЫМ РОССИЙСКИМ РЕАЛИЯМ
Данная оценка проводилась на основании опыта установки и обслуживания ЭЭГ-техники компании «Нейрософт» на территории России, а также на примере оснащения государственного лечебно-профилактического учреждения ОБУЗ «Ивановская областная клиническая больница» (ИвОКБ).
Несмотря на то что рассматриваемые рекомендации были опубликованы в 2023 г., практически все требования, предъявляемые к технике проведения ЭЭГ-обследований, повторяют ранее принятые стандарты, в частности Рекомендации экспертного совета по нейрофизиологии Российской Противоэпилептической Лиги по проведению рутинной ЭЭГ от 2016 г. [22]. Что касается технических характеристик оборудования, то все представленные в России электроэнцефалографы соответствуют предъявляемым в этих рекомендациях требованиям [23]. Тем не менее есть ряд рекомендаций, которые пока в нашей стране являются редкостью или даже экзотикой. На них, пожалуй, и следует обратить внимание при планировании развития методики проведения ЭЭГ-обследований.
Обследование ЭЭГ с депривацией сна / EEG examination with sleep deprivation
Как видно из приведенных рекомендаций, эксперты разделяют классическую регистрацию ЭЭГ на два основных типа: рутинную ЭЭГ и ЭЭГ сна. ЭЭГ сна проводится с предварительной депривацией, и пациент в ходе процедуры должен заснуть. Такой тип обследований, по заключению экспертов, более чувствителен к фиксации эпилептиформных паттернов на ЭЭГ, чем обычное классическое рутинное ЭЭГ-обследование в состоянии расслабленного бодрствования.
Следует отметить, что депривация сна не только повышает вероятность регистрации интериктальной активности, но и способна спровоцировать эпилептический приступ во время обследования. Подразумевается, что пациент в этот момент находится в постели в затемненном помещении. Для регистрации ЭЭГ в таких условиях необходимы соответствующие электродные системы (рис. 3).

Рисунок 3. Электродная система для продолженного видео-ЭЭГ-мониторинга
Figure 3. Electrode system for continuous video-EEG monitoring
В России, к сожалению, подобную обстановку для регистрации ЭЭГ можно встретить нечасто. В основном такими возможностями обладают частные клиники, проводящие продолженный видео-ЭЭГ-мониторинг. В обычной государственной поликлинике ЭЭГ сна применяется редко ввиду отсутствия необходимых условий и оснащения. Это определенно тот аспект, который нужно развивать в нашей стране, если мы хотим качественно и результативно проводить ЭЭГ-обследования в соответствии с международными рекомендациями.
Для примера, рутинные ЭЭГ-обследования в ОБУЗ ИвОКБ проводятся в амбулаторных условиях уже более 40 лет, при этом внедрение амбулаторного видео-ЭЭГ-мониторинга началось только с 2018 г. и только в детском отделении благодаря национальному проекту по организации и оснащению детских консультативных центров. Однако количество выделенных обследований в рамках системы обязательного медицинского страхования значительно ограничено в связи с дефицитом квалифицированных кадров, и оно не способно обеспечить потребности всех нуждающихся пациентов. Во взрослой поликлинике до сих пор проводятся только рутинные ЭЭГ-обследования. При выявлении неспецифических изменений рекомендуется пройти видео-ЭЭГ-мониторинг с регистрацией сна в частной клинике.
Важно отметить, что рекомендованные выше для индукции сна лекарственные средства не зарегистрированы в РФ или зарегистрированы с 18 лет, поэтому в детской популяции лекарственные средства не применяются, а во взрослой – применяются ограниченно (часто off label, что влечет за собой необходимость организации консилиума для их назначения).
Фиксация видео при рутинной ЭЭГ / Video recording in routine EEG
Уже с 2018 г. IFCN рекомендует проводить видеорегистрацию даже при записи коротких рутинных ЭЭГ-обследований (рис. 4). Дело в том, что с развитием технологий запись видео во время процедуры стала общедоступной и не такой дорогостоящей, как несколько десятилетий назад.

Рисунок 4. Видео-ЭЭГ-мониторинг
Figure 4. Video-EEG monitoring
Единственная сложность при записи видео-ЭЭГ – большой объем обследований, занимающий много места на жестком диске компьютера. Но и эта проблема легко решается с применением современного программного обеспечения [24], которое позволяет сохранять только важные фрагменты видеозаписи, удаляя остальные.
Тем не менее в России, к сожалению, регистрацию видео-ЭЭГ можно встретить не так часто, как хотелось бы. Оснащение всех ЭЭГ-кабинетов хотя бы самыми простыми видеокамерами – второе важное направление, в котором следует развивать отечественную методику проведения ЭЭГ-обследований.
В детской поликлинике при ОБУЗ ИвОКБ начиная с 2018 г. рутинные обследования проводятся с регистрацией видеозаписи, что позволяет повысить их информативность. В первую очередь, она позволяет дифференцировать эпилептиформные феномены от двигательных артефактов, а также описать кинематику приступа в случае его возникновения во время обследования. Учитывая схожесть некоторых интериктальных проявлений с иктальным паттерном, возможно с высокой долей вероятности описать клиническое событие как эпилептический приступ (например, миоклонический) или межприступную активность (интериктальный паттерн).
Регистрация дополнительных каналов ЭКГ, ЭОГ, ЭМГ / Registration of additional ECG, EOG, EMG channels
И третий момент, на который стоит обратить внимание, – это регистрация совместно с ЭЭГ дополнительных физиологических параметров. В рекомендациях указаны каналы ЭКГ, ЭОГ и ЭМГ.
Канал ЭКГ позволяет четко дифференцировать артефакт ЭКГ на ЭЭГ-кривых от истинной спайковой ЭЭГ-активности. Также по каналу ЭКГ можно отследить изменение частоты сердечных сокращений в иктальном периоде. Кроме того, у пожилых пациентов с синкопальными расстройствами сознания можно выявить прежде не зарегистрированные нарушения сердечного ритма.
Канал ЭОГ, в свою очередь, дает возможность отделить артефакты окулограммы от медленноволновой ЭЭГ-активности, а также используется для определения стадии с быстрым движением глаз при записи ЭЭГ сна.
Каналы ЭМГ, зарегистрированные с интересующих мышц, помогают отследить синхронность их сокращений с электрической активностью головного мозга.
Однако следует признать, что в российских ЭЭГ-лабораториях запись дополнительных каналов проводится не так часто, как хотелось бы, и это приводит к ошибкам в интерпретации ЭЭГ. Итак, третье направление для развития – регистрация дополнительных каналов ЭКГ, ЭОГ, ЭМГ во время ЭЭГ-обследований.
Кроме того, при диагностике височной эпилепсии IFCN и ILAE рекомендуют проводить регистрацию биоэлектрической активности с дополнительных электродов скуловой дуги: F9, T9, P9, F10, T10, P10, которые существенно повышают информативность ЭЭГ-обследования. Однако это требует их наличия в регистраторе ЭЭГ и дополнительных ЭЭГ-электродов, а такая «роскошь», к сожалению, редко встречается в отечественных кабинетах ЭЭГ.
Организация ЭЭГ-лаборатории / EEG laboratory оrganization
Еще одной распространенной проблемой в российских реалиях является оснащение кабинетов ЭЭГ (рис. 5).
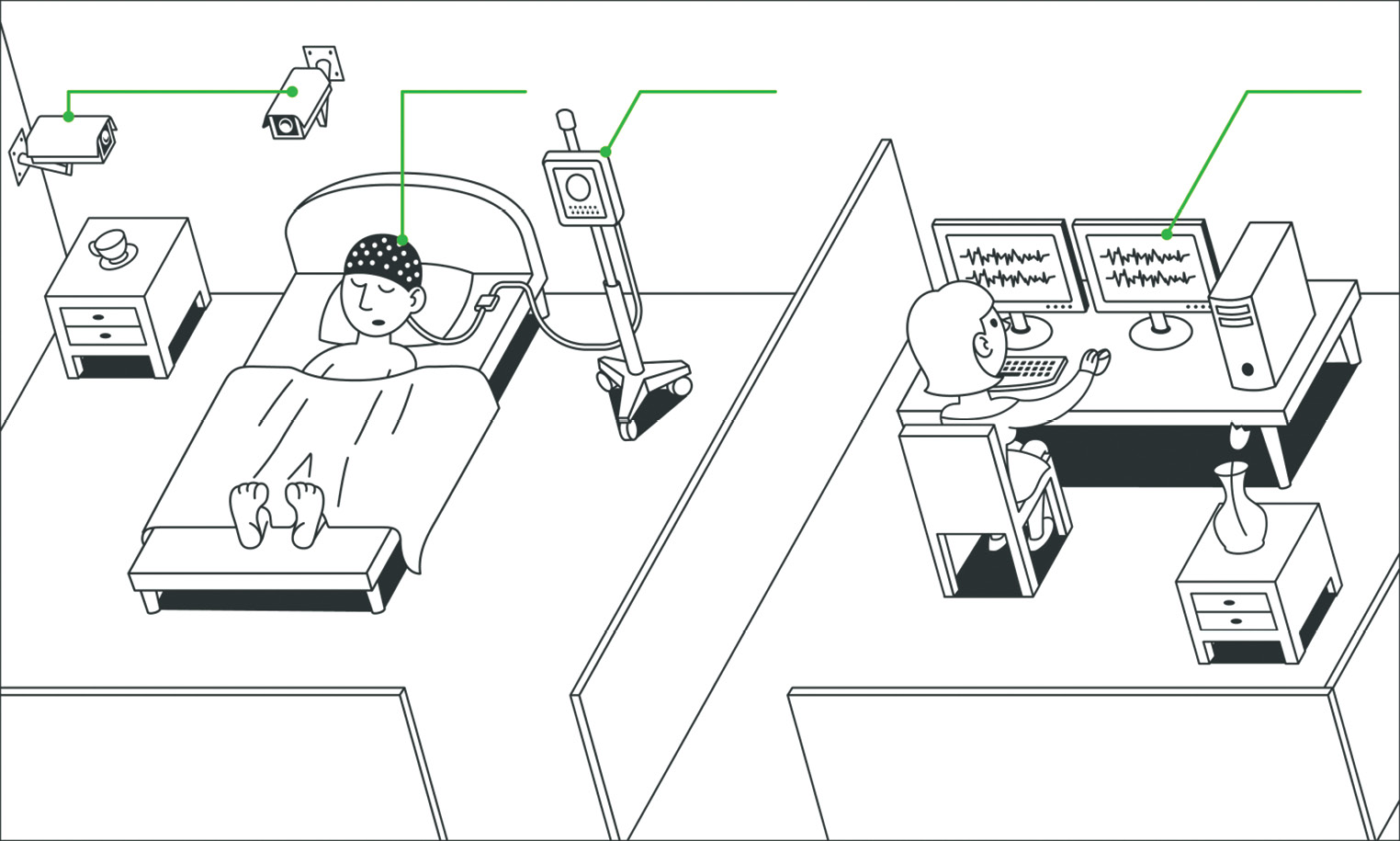
Рисунок 5. Организация видео-ЭЭГ-лаборатории
Figure 5. Video-EEG laboratory organization set-up
В рекомендациях оговаривается, что помещение должно быть с возможностью затемнения, обследование следует проводить в комфортных для пациента условиях: либо сидя в удобном кресле с подголовником и подлокотниками, либо лежа в постели. В случае длительного мониторинга у больного должна быть возможность оперативно отключиться от регистрирующей аппаратуры, чтобы выйти в туалет. Кровать должна быть оснащена бортиками, препятствующими падению и травматизации пациента в случае развития приступа. Важной деталью лаборатории ЭЭГ являются места для хранения электродов и аксессуаров, организация процедуры их дезинфекции. В наших же поликлиниках зачастую не соблюдаются элементарные меры электробезопасности пациентов. Таким образом, существенным фактором, влияющим на качество проведения ЭЭГ-обследований, является правильное оснащение ЭЭГ-кабинетов, и здесь нам тоже есть куда развиваться.
В лаборатории на базе детского консультативного центра ОБУЗ ИвОКП палата пациента отделена от кабинета наблюдающего персонала. Комната затенена, в ней располагается кресло для записи рутинных ЭЭГ-обследований и кровать с бортиком для проведения длительного мониторинга и ЭЭГ сна. Также помещение для пациента оборудовано видеокамерой.
Медицинский персонал во время обследования находится в соседнем кабинете, соединенном с комнатой пациента дверью и окном. В помещении для персонала расположен компьютер для просмотра ЭЭГ-записи как во время регистрации (для оценки качества записи и наблюдения за пациентом), так и после проведения обследования.
Длительность проведения видео-ЭЭГ-мониторинга в условиях детского консультативного центра ограничена и определена администрацией поликлиники. Процедура проводится в первой половине дня, пациенты поступают на нее на фоне депривации сна, что обеспечивает гарантированное (в 80–90% случаев) засыпание во время обследования. Несмотря на ограничения по длительности проведения ЭЭГ-мониторинга в амбулаторных условиях, сочетание депривации сна и регистрации поверхностного дневного сна позволяет выявлять эпилептиформную активность с большей вероятностью, чем при рутинных обследованиях (преимущественно во время поверхно- стного, медленного сна).
ЗАКЛЮЧЕНИЕ / CONCLUSION
Таким образом, можно констатировать, что с точки зрения технических параметров ЭЭГ-аппаратуры или техники проведения ЭЭГ-обследований рассматриваемые рекомендации не принесли нам практически ничего нового в сравнении Рекомендациями экспертного совета по нейрофизиологии Российской Противоэпилептической Лиги по проведению рутинной ЭЭГ от 2016 г. Однако есть некоторые организационные и технические моменты, несоответствие которым препятствует качественному проведению ЭЭГ-обследований во многих российских клиниках:
– проведение регистрации ЭЭГ во время сна;
– регистрация синхронного видео даже во время рутинного ЭЭГ-обследования;
– запись дополнительных каналов ЭКГ, ЭОГ и ЭМГ, а также запись ЭЭГ с электродов скуловой дуги;
– организация пространства ЭЭГ-лабораторий.
Перечисленные моменты могут рассматриваться как вектор для дальнейшего развития методологии ЭЭГ в России с целью повышения информативности и точности данного метода диагностики.
1 Мелатонин в Российской Федерации (РФ) противопоказан для детей и подростков младше 18 лет. Эта рекомендация не применима для РФ.
2 В настоящее время хлоралгидрат не одобрен в США, Евросоюзе и РФ ни по каким медицинским показаниям и включен в список не утвержденных Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов (U.S. Food and Drug Administration, FDA) препаратов, которые все еще назначаются врачами. Эта рекомендация не применима для РФ.
Список литературы
1. Peltola M.E., Leitinger M., Halford J.J. Routine and sleep EEG: minimum recording standards of the International Federation of Clinical Neurophysiology and the International League Against Epilepsy. Clin Neurophysiol. 2023; 147: 108–20. https://doi.org/10.1016/j.clinph.2023.01.002.
2. Beniczky S., Aurlien H., Brøgger J.C., et al. Standardized computerbased organized reporting of EEG: SCORE – second version. Clin Neurophysiol. 2017; 128 (11): 2334–46. https://doi.org/10.1016/j.clinph.2017.07.418.
3. Fisher R.S., Acevedo C., Arzimanoglou A., et al. ILAE official report: a practical clinical definition of epilepsy. Epilepsia. 2014; 55 (4): 475– 82. https://doi.org/10.1111/epi.12550.
4. Tatum W.O., Rubboli G., Kaplan P.W. Clinical utility of EEG in diagnosing and monitoring epilepsy in adults. Clin Neurophysiol. 2018; 129 (5): 1056–82. https://doi.org/10.1016/j.clinph.2018.01.019.
5. Koutroumanidis M., Arzimanoglou A., Caraballo R., et al. The role of EEG in the diagnosis and classification of the epilepsy syndromes: a tool for clinical practice by the ILAE neurophysiology task force (Part 1). Epileptic Disord. 2017; 19 (3): 233–98. https://doi.org/10.1684/epd.2017.0935.
6. Koutroumanidis M., Arzimanoglou A., Caraballo R., et al. The role of EEG in the diagnosis and classification of the epilepsy syndromes: a tool for clinical practice by the ILAE Neurophysiology Task Force (Part 2). Epileptic Disord. 2017; 19 (4): 385–437. https://doi.org/10.1684/epd.2017.0952.
7. Ng M., Pavlova M. Why are seizures rare in rapid eye movement sleep? Review of the frequency of seizures in different sleep stages. Epilepsy Res Treat. 2013: 2013: 932790. https://doi.org/10.1155/2013/932790.
8. Frauscher B., Gotman J. Sleep, oscillations, interictal discharges, and seizures in human focal epilepsy. Neurobiol Dis. 2019; 127: 545–53. https://doi.org/10.1016/j.nbd.2019.04.007.
9. Carpay J.A., De Weerd A.W., Schimsheimer R.J., et al. The diagnostic yield of a second EEG after partial sleep deprivation: a prospective study in children with newly diagnosed seizures. Epilepsia. 1997; 38 (5): 595–9. https://doi.org/10.1111/j.1528-1157.1997.tb01145.x.
10. Leach J.P., Stephen L.J., Salveta C., Brodie M.J. Which electroencephalography (EEG) for epilepsy? The relative usefulness of different EEG protocols in patients with possible epilepsy. J Neurol Neurosurg Psychiatry. 2006; 77 (9): 1040–2. https://doi.org/10.1136/jnnp.2005.084871.
11. Giorgi F.S., Perini D., Maestri M., et al. Usefulness of a simple sleepdeprived EEG protocol for epilepsy diagnosis in de novo subjects. Clin Neurophysiol. 2013; 124 (11): 2101–7. https://doi.org/10.1016/j.clinph.2013.04.342.
12. Meritam P., Gardella E., Alving J., et al., Diagnostic yield of standard-wake and sleep EEG recordings. Clin Neurophysiol. 2018; 129 (4): 713–6. https://doi.org/10.1016/j.clinph.2018.01.056.
13. Gilbert D.L., Deroos S., Bare M.A. Does sleep or sleep deprivation increase epileptiform discharges in pediatric electroencephalograms? Pediatrics. 2004; 114 (3): 658–62. https://doi.org/10.1542/peds.2003-0612-L.
14. DeRoos S.T., Chillag K.L., Keeler M., Gilbert D.L. Effects of sleep deprivation on the pediatric electroencephalogram. Pediatrics. 2009; 123 (2): 703–8. https://doi.org/10.1542/peds.2008-0357.
15. Flink R., Pedersen B., Guekht A.B., et al. Commission of European Affairs of the International League Against Epilepsy: Subcommission on European Guidelines. Guidelines for the use of EEG methodology in the diagnosis of epilepsy. International league against epilepsy: commission report. Commission on European affairs: subcommission on European guidelines. Acta Neurol Scand. 2002; 106 (1): 1–7. https://doi.org/10.1034/j.16000404.2002.01361.x.
16. Dash D., Dash C., Primrose S., et al. Update on minimal standards for electroencephalography in Canada: a review by the Canadian Society of Clinical Neurophysiologists. Can J Neurol Sci. 2017; 44 (6): 631–42. https://doi.org/10.1017/cjn.2017.217.
17. Benbadis S.R., Beniczky S., Bertram E., et al. Seminar in Epileptology The role of EEG in patients with suspected epilepsy. Epileptic Disord. 2020; 22 (2): 143–55. https://doi.org/10.1684/epd.2020.1151.
18. Sinha S.R., Sullivan L., Sabau D., et al. American clinical neurophysiology society guideline 1: minimum technical requirements for performing clinical electroencephalography. J Clin Neurophysiol. 2016; 33 (4): 303–7. https://doi.org/10.1097/WNP.0000000000000308.
19. Seeck M., Koessler L., Bast T., et al. The standardized EEG electrode array of the IFCN. Clin Neurophysiol. 2017; 128 (10): 2070–7. https://doi.org/10.1016/j.clinph.2017.06.254.
20. Kasteleijn-Nolst Trenité D., Rubboli G., Hirsch E., et al. Methodology of photic stimulation revisited: updated European algorithm for visual stimulation in the EEG laboratory. Epilepsia. 2012; 53 (1): 16– 24. https://doi.org/10.1111/j.1528-1167.2011.03319.x.
21. Harrison M.B., Légaré F., Graham I.D., Fervers B. Adapting clinical practice guidelines to local context and assessing barriers to their use. CMAJ. 2010; 182 (2): E78–84. https://doi.org/10.1503/cmaj.081232.
22. Рекомендации экспертного совета по нейрофизиологии Российской Противоэпилептической Лиги по проведению рутинной ЭЭГ. Эпилепсия и пароксизмальные состояния. 2016; 8 (4): 99–108.
23. Иванов А.А. Описание технических характеристик ЭЭГ-оборудования и их сравнение для доступных в России электроэнцефалографов. Эпилепсия и пароксизмальные состояния. 2023; 15 (4): 384–92. https://doi.org/10.17749/20778333/epi.par.con.2023.170.
24. Иванов А.А. Обзор возможностей современного программного обеспечения для регистрации и анализа ЭЭГ. Эпилепсия и пароксизмальные состояния. 2023; 15 (1): 53–69. https://doi.org/10.17749/2077-8333/epi.par.con.2023.144.
Об авторах
Е. Ю. НовиковаРоссия
Новикова Евгения Юрьевна
ул. Любимова, д. 1, Иваново 153040
А. А. Иванов
Россия
Иванов Алексей Алексеевич
ул. Воронина, д. 5, Иваново 153032
Рецензия
Для цитирования:
Новикова Е.Ю., Иванов А.А. Минимальные стандарты проведения рутинных ЭЭГ-обследований и ЭЭГ сна IFCN & ILAE 2023: общий обзор и оценка применимости в России. Эпилепсия и пароксизмальные состояния. 2024;16(3):281–290. https://doi.org/10.17749/2077-8333/epi.par.con.2024.189
For citation:
Novikova E.Yu., Ivanov A.A. 2023 IFCN & ILAE minimum recording standards for routine and sleep EEG. Applicability assessment in Russia. Epilepsy and paroxysmal conditions. 2024;16(3):281–290. (In Russ.) https://doi.org/10.17749/2077-8333/epi.par.con.2024.189
JATS XML

Контент доступен под лицензией Creative Commons Attribution-NonCommercial-ShareAlike 4.0 International License.







































